La diabetes es una de las enfermedades que afecta a buena parte de la población en México y el mundo. Se estima que el 12.4% de los mexicanos están diagnosticados con diabetes, y hasta 14.6 millones no tienen un diagnóstico aún. De esta enfermedad se derivan múltiples enfermedades que afectan a diferentes sistemas y órganos del cuerpo, como la retinopatía diabética.
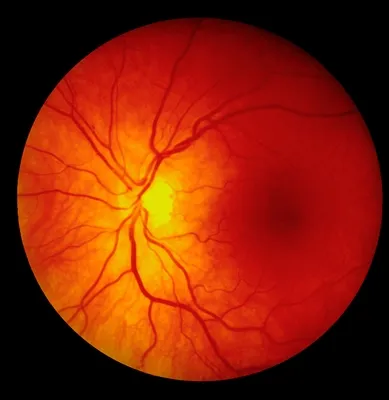
La retinopatía diabética es el daño de los vasos sanguíneos de la retina por niveles altos de glucosa en la sangre, lo que puede provocar visión borrosa o las conocidas “moscas flotantes” y si no se trata, incluso puede derivar en la pérdida de la visión.
Aunque la principal causa de la retinopatía diabética es la diabetes tipo 1 o 2, hay otras afecciones que pueden agravar o apresurar los síntomas.
Esta afección ocular grave se clasifica, principalmente, en dos tipos: no proliferativa y proliferativa.
Conocida por sus siglas en inglés NPDR, este tipo de retinopatía es la etapa inicial, causada por la filtración de los vasos sanguíneos presentes en la retina. La sangre infiltrada causa la inflamación de la mácula (zona pequeña en el medio de la retina que permite ver con claridad detalles), a lo que se le llama edema macular.
En esta etapa el edema macular provoca visión principalmente borrosa.
La PDR (también por sus siglas en inglés) es la etapa más avanzada de la retinopatía. En este punto se crean nuevos vasos sanguíneos frágiles (denominado como neovascularización) que sangran directamente al vítreo.
Dependiendo de la profusión del sangrado, la visión puede presentar unas moscas flotantes oscuras cuando el sangrado sea menor, o puede quedar bloqueada por completo cuando el sangrado es mayor.
Además, los nuevos vasos pueden desarrollar tejido cicatrizante que a su vez puede causar problemas con la mácula o, en casos muy avanzados, provocar el desprendimiento de la retina.
Identificar el tipo y la etapa de la retinopatía diabética es fundamental para elegir el tratamiento adecuado y proteger tu visión.
El tratamiento para la retinopatía diabética depende del grado de avance de la enfermedad. En etapas iniciales, se busca principalmente frenar su progresión; en fases más avanzadas, el objetivo es preservar la visión y evitar complicaciones mayores.
El manejo no solo debe ser oftalmológico, también se requiere de un control integral de la salud del paciente.
Conocida por sus siglas en inglés NPDR, este tipo de retinopatía es la etapa inicial, causada por la filtración de los vasos sanguíneos presentes en la retina. La sangre infiltrada causa la inflamación de la mácula (zona pequeña en el medio de la retina que permite ver con claridad detalles), a lo que se le llama edema macular.
En esta etapa el edema macular provoca visión principalmente borrosa.
La PDR (también por sus siglas en inglés) es la etapa más avanzada de la retinopatía. En este punto se crean nuevos vasos sanguíneos frágiles (denominado como neovascularización) que sangran directamente al vítreo.
Dependiendo de la profusión del sangrado, la visión puede presentar unas moscas flotantes oscuras cuando el sangrado sea menor, o puede quedar bloqueada por completo cuando el sangrado es mayor.
Además, los nuevos vasos pueden desarrollar tejido cicatrizante que a su vez puede causar problemas con la mácula o, en casos muy avanzados, provocar el desprendimiento de la retina.
La mejor forma de tratar una enfermedad ocular como la retinopatía diabética es con la prevención y el correcto control. Llevar un control de la glucosa en sangre ayuda a reducir el daño progresivo en los vasos sanguíneos de la retina.
Además, mantener niveles estables de presión arterial y colesterol disminuye el riesgo de hemorragias y edema macular. Este control debe realizarse en conjunto con el médico tratante, ya que una diabetes mal controlada acelera el deterioro visual.
En muchos casos, cuando la enfermedad se detecta en fases tempranas, este manejo puede ser suficiente para estabilizar la condición.
El tratamiento con láser ocular, conocido como fotocoagulación, se utiliza para sellar vasos sanguíneos dañados o anormales en la retina.
Consiste en aplicar pequeños disparos de láser sobre áreas específicas para detener fugas de líquido o evitar el crecimiento de vasos sanguíneos anormales. Este procedimiento ayuda a prevenir la progresión de la enfermedad y a reducir el riesgo de pérdida de visión.
Generalmente se realiza de forma ambulatoria y bajo anestesia local.
Las inyecciones intraoculares se emplean cuando existe inflamación o crecimiento anormal de vasos sanguíneos.
El procedimiento consiste en aplicar medicamentos directamente dentro del ojo para reducir el edema macular y bloquear sustancias que favorecen la formación de vasos anormales. Estos fármacos ayudan a estabilizar la retina y, en muchos casos, mejoran la visión.
Aunque puede parecer intimidante, se trata de un procedimiento rápido y controlado que se realiza con anestesia local.
En etapas avanzadas, cuando hay hemorragia vítrea o desprendimiento de retina, puede ser necesaria una cirugía llamada vitrectomía.
Este procedimiento consiste en retirar el gel vítreo afectado por sangre o tejido cicatricial y reparar las áreas dañadas de la retina. Su objetivo es preservar la visión y evitar complicaciones severas.
La cirugía se indica únicamente cuando otros tratamientos no son suficientes para controlar la enfermedad.
El seguimiento oftalmológico continuo es completamente esencial en el tratamiento.
Se deben realizar revisiones periódicas para monitorear la evolución de la retina, detectar cambios tempranos y ajustar el tratamiento según sea necesario. La frecuencia de las consultas dependerá del grado de retinopatía y del control metabólico del paciente.
Un monitoreo constante permite actuar a tiempo y reducir el riesgo de pérdida visual permanente.

Un diagnóstico oportuno puede detener o ralentizar el avance de la enfermedad en tu vista
Es recomendable acudir con un especialista en retina cuando:
En KLAREVISION somos especialistas en el cuidado de la salud visual listos para ayudarte a recuperar tu visión.
Estamos comprometidos con tu salud visual y tu bienestar integral.
Atención especializada y personalizada
Oftalmólogos con experiencia en enfermedades de la retina
Diagnóstico visual integral
Tecnología de punta para evaluación y tratamiento
Acompañamiento médico y confianza en cada etapa
La retinipatía diabética es una afección ocular grave causada por niveles altos de glucosa en sangre.